Štitasta žlezda (takođe poznata kao štitna žlezda ili tireoidna žlezda) je jedna od najvažnijih endokrinih žlezda u našem organizmu. Nalazi se u prednjem delu vrata, ispod Adamove jabučice, i ima oblik leptira – sastoji se od dva režnja povezana suženjem zvanim istmus. Štitasta žlezda luči hormone koji utiču na metabolizam svih ćelija u telu i na rad mnogih organa.
Šta je štitasta žlezda i koja je njena uloga?
Slika: Položaj i izgled štitaste žlezde (crveno označeno) na prednjem delu vrata.
Štitasta žlezda je endokrina žlezda (žlezda sa unutrašnjim lučenjem) smeštena sa prednje strane vrata, ispred i sa strane dušnika, odmah ispod grkljana. Male je težine (obično oko 20 grama) i kod normalne veličine nije vidljiva niti opipljiva spolja. Sastoji se od levog i desnog režnja povezanih istmusom, a ponekad postoji i mali piramidalni režanj kao varijacija. Štitasta žlezda je bogato prokrvljena i inervisna, što odražava njen značaj u regulaciji mnogih telesnih funkcija.
Uloga štitaste žlezde je proizvodnja nekoliko hormona koji imaju ključan uticaj na metabolizam i funkcionisanje skoro svih tkiva. Glavni hormoni koje ova žlezda luči su tiroksin (T4) i trijodtironin (T3), poznati kao tiroidni hormoni. Ovi hormoni podstiču metabolizam – povećavaju potrošnju energije u ćelijama i proizvodnju toplote, utiču na rast i razvoj, rad srca, rad digestivnog trakta, funkciju mišića i nervnog sistema. Bez njih, telesni procesi se usporavaju: na primer, nedostatak tiroidnih hormona u detinjstvu može dovesti do usporenog rasta i mentalnog zaostajanja. Pored T3 i T4, štitasta žlezda luči i hormon kalcitonin, koji pomaže regulaciji nivoa kalcijuma u krvi (snižava ga po potrebi) i deluje suprotno od parathormona iz paraštitastih (paratiroidnih) žlezda. Iako je kalcitonin važan za metabolizam kostiju, glavni fokus je uvek na T3 i T4 hormonima štitaste žlezde i njihovoj regulaciji.
Hormoni štitaste žlezde: T3, T4 i TSH
T3 (trijodtironin) i T4 (tiroksin) su osnovni hormoni štitaste žlezde. T4 je primarni hormon koji štitasta žlezda luči u krv – zdrava žlezda proizvodi znatno više tiroksina (T4) nego trijodtironina. Sam T4 ima četiri atoma joda u svojoj strukturi i zapravo predstavlja neku vrstu “pro-hormona”. U perifernim tkivima (jetra, bubreg, mišići), enzimima dejodazama jedan deo T4 se konvertuje u T3, koji sadrži tri atoma joda. Trijodtironin (T3) je biološki aktivniji oblik – procenjuje se da je oko 3-5 puta potentniji od T4. T3 se vezuje za receptore u jedru ćelija i utiče na ekspresiju mnogih gena, čime ubrzava metaboličke procese u ćeliji. Zanimljivo je da štitasta žlezda sama direktno luči manju količinu T3, dok najveći deo (oko 80%) aktivnog T3 nastaje upravo konverzijom iz T4 u tkivima.
Da bi se ovi hormoni uopšte sintetisali, neophodan je jod. Jod unosimo spolja (hranom i vodom) i štitasta žlezda ga aktivno preuzima iz krvotoka kako bi ugrađivala u strukturu T3 i T4. Zbog toga je adekvatan unos joda važan za zdravu funkciju štitaste žlezde – otuda i praksa jodiranja kuhinjske soli u mnogim zemljama kako bi se sprečio nedostatak. Pored joda, za sintezu hormona štitaste žlezde potrebni su i aminokiselina tirozin (gradivni blok hormona) i enzimi u samoj žlezdi (poput tireoidne peroksidaze) koji omogućavaju spajanje joda i tiroglobulina u folikulima štitaste žlezde.
TSH (tireostimulišući hormon) nije hormon štitaste žlezde, već hormon hipofize (pituitarne žlezde) koji reguliše rad štitaste žlezde. Iz prednjeg režnja hipofize luči se TSH koji krvlju dolazi do štitaste žlezde i stimuliše je da proizvodi T3 i T4. Lučenje TSH je, pak, kontrolisano hormonom hipotalamusa zvanim TRH (tireotropin oslobađajući hormon). Ova osovina hipotalamus – hipofiza – štitasta žlezda funkcioniše po principu negativne povratne sprege: kada nivo T3 i T4 u krvi poraste iznad normale, oni signaliziraju hipofizi i hipotalamusu da uspore lučenje TSH (i TRH), sprečavajući tako prekomernu proizvodnju hormona. Suprotno tome, kada su tiroidni hormoni niski (kao kod hipotireoze), hipofiza luči više TSH pokušavajući da “podstakne” štitastu žlezdu da poveća proizvodnju. Merenje nivoa TSH u krvi zbog toga je najosetljiviji pokazatelj funkcije štitaste žlezde – povišen TSH najčešće znači da štitasta žlezda radi usporeno (hipotireoza), dok supprimirano nizak TSH upućuje na pojačanu funkciju (hipertireoza).
Ukratko, tiroidni hormoni (T3 i T4) utiču na gotovo sve organske sisteme. Oni ubrzavaju bazalni metabolizam (stanice troše više kiseonika i energije), pospešuju sintezu proteina, regulišu temperaturu tela, povećavaju broj otkucaja srca i jačinu srčane kontrakcije, utiču na nivo šećera i masti u krvi, na rad creva, mentalnu oštrinu, raspoloženje i još mnogo toga. Zato ne čudi da i najmanji poremećaji u lučenju ovih hormona mogu izazvati širok spektar simptoma.
Hipotireoza – smanjena funkcija štitaste žlezde
Hipotireoza označava stanje nedovoljnog lučenja hormona štitaste žlezde ili smanjene aktivnosti tih hormona u tkivima. Posledica je usporavanje metaboličkih procesa u organizmu. Hipotireoza može nastati iz više razloga, ali najčešći uzrok je Hašimoto tireoiditis, hronično autoimuno zapaljenje štitaste žlezde koje postepeno dovodi do njenog oštećenja. Osim Hašimota, hipotireoza može biti prouzrokovana i delimičnim ili potpuniim odstranjivanjem štitaste žlezde hirurški, terapijom radioaktivnim jodom (npr. lečenje hipertireoze), dugotrajnom primenom određenih lekova koji ometaju rad štitaste žlezde (litijum, amiodaron i sl.), zračenjem vrata zbog maligniteta, kao i urođenim poremećajem (kongenitalna hipotireoza kod beba). Retko, uzrok može biti van same štitaste žlezde – na primer, oštećenje hipofize ili hipotalamusa (sekundarna i tercijarna hipotireoza) dovodi do manjka TSH stimulacije žlezde. Ipak, Hašimoto je daleko najčešći i najvažniji uzrok primarne hipotireoze u opštoj populaciji.
Hašimoto tireoiditis (hronični autoimuni tiroiditis)
Hašimoto tireoiditis je autoimuna bolest u kojoj imuni sistem greškom napada sopstvenu štitastu žlezdu. Organizam proizvodi antitela usmerena protiv struktura štitaste žlezde (najčešće protiv enzima tireoidne peroksidaze – antiTPO antitela, i protiv proteina tireoglobulina – antiTG antitela). Vremenom, ova antitela izazivaju hroničnu upalu i postepeno razaranje tkiva štitaste žlezde, što za posledicu ima pad njene funkcije i smanjeno lučenje hormona T3 i T4. Hašimoto je najčešći uzrok hipotireoze u područjima gde ima dovoljno joda u ishrani. Bolest je nazvana po japanskom lekaru Hakaru Hašimotu koji ju je prvi opisao 1912. godine.
Karakteristično za Hašimoto sindrom je da se razvija postepeno. U ranim fazama žlezda može biti uvećana (struma) i čak prolazno pojačano da luči hormone (Hashitoxicosis – kratkotrajni simptomi hipertireoze na početku zapaljenja). Međutim, sa progresijom bolesti dolazi do iscrpljenja žlezde i nastupa trajna hipotireoza kao krajnji stadijum. Često Hašimoto godinama nema izražene simptome i otkrije se slučajno – na osnovu povišenog TSH i prisustva antitela, pre nego što se jave očigledni simptomi. Zbog toga je važno obratiti pažnju na rane znake i redovno kontrolisati hormone kod rizičnih grupa.
Faktori rizika za Hašimoto tireoiditis
Najviše obolevaju žene srednjih godina – žene imaju čak 4 do 10 puta veći rizik od muškaraca da razviju Hašimoto. Često postoji porodična sklonost (nasledni faktor), pa se dešava da više članova porodice (posebno ženskih) ima bolesti štitaste žlezde ili druge autoimune bolesti. Starija dob (najčešće 30-50 godine) povećava rizik, mada se Hašimoto može javiti i kod mlađih osoba. Takođe, osobe koje već pate od neke autoimune bolesti (poput dijabetesa tip 1, reumatoidnog artritisa, celijakije, vitiliga i sl.) sklone su razvoju i autoimunog tiroiditisa. Smatra se da određeni okidači iz okoline mogu doprineti ispoljavanju Hašimoto bolesti kod genetski predisponiranih – npr. virusne infekcije, stres, trudnoća, pa čak i prekomeran unos joda ponekad mogu biti okidači autoimunog procesa. Bolest se često otkrije upravo u trudnoći ili posle porođaja, ili nakon stresnih životnih događaja.
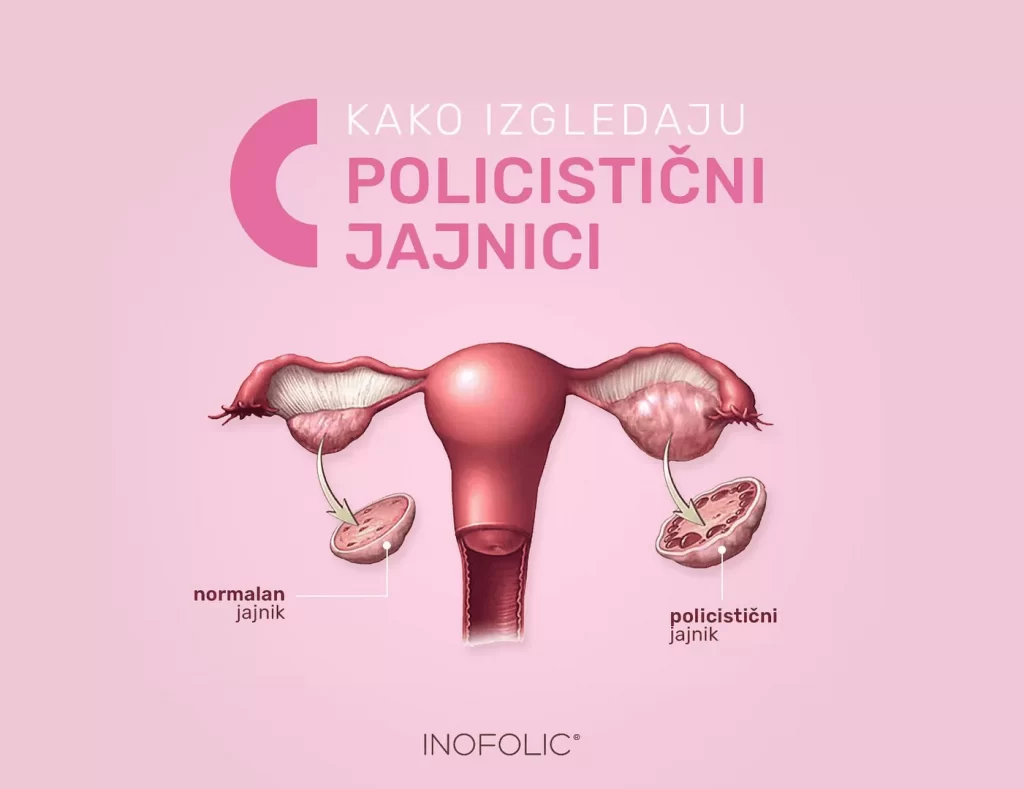
Kako izgleda štitasta žlezda kod Hašimoto tireoiditisa? Na početku, žlezda može biti difuzno uvećana i čvrsta (tzv. struma) zbog upale. Kasnije, hronična upala dovodi do fibroznih promena – žlezda može da se smanji i postane neujednačene strukture (čvorasta). Ultrazvuk štitaste žlezde često pokaže nehomogenu, hipoehogenu strukturu tipičnu za autoimuni tiroiditis, čak i pre nego što se funkcija značajno pogorša. Laboratorijski, u krvi se obično detektuju visoki titar anti-TPO antitela (a često i anti-tireoglobulinskih antitela), što potvrđuje autoimunu prirodu bolesti.
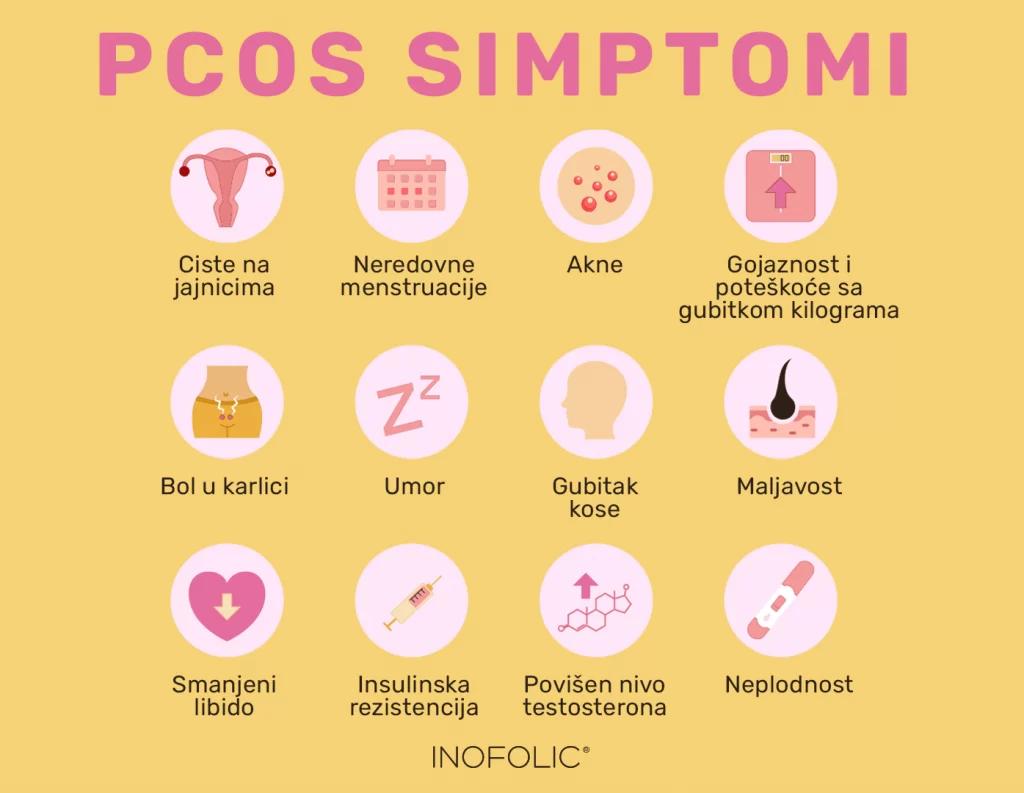
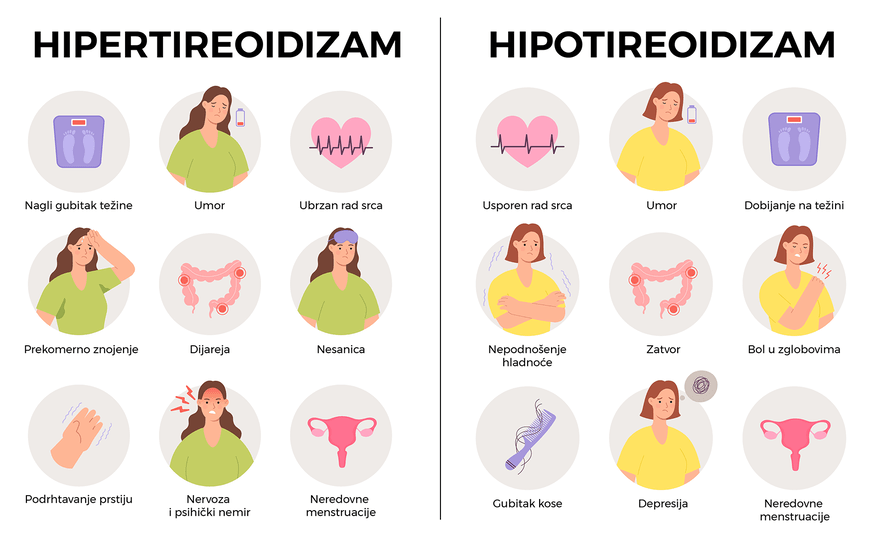
Simptomi hipotireoze (Hašimoto)
Hipotireoza se često razvija sporo i simptomi mogu biti suptilni na početku. Prvi znaci često izgledaju nespecifično – blaži zamor i pospanost, osećaj blage malaksalosti ili mentalne maglovitosti – pa se mogu pripisati starenju, stresu ili nečem drugom. Kako vreme prolazi i hormonski deficit postaje izraženiji, metabolizam se sve više usporava i simptomi postaju jasniji.
Uobičajeni simptomi i znaci hipotireoze uključuju:
- Hronični umor i slabost – osećaj iscrpljenosti, nedostatak energije i stalna pospanost, čak i uz dovoljno sna.
- Osećaj hladnoće – netolerancija na nisku temperaturu; osobe sa hipotireozom često osećaju hladnoću čak i kada je drugima prijatno, ruke i stopala su im hladni (zimogrožljivost).
- Gojaznost ili povećanje telesne težine – neobjašnjivo dobijanje na težini uprkos normalnoj ili smanjenoj ishrani. Metabolizam je usporen, pa telo troši manje kalorija. (Napomena: povećanje težine je obično umereno, 5-10 kg, i delom je posledica zadržavanja tečnosti).
- Suva i hladna koža – koža postaje suva, perutava, slabo se znoji, nokti su lomljivi. Zbog nakupljanja mukopolisaharida može doći i do otoka kože (tzv. miksedem – specifičan otok, najčešće oko očiju, na šakama i stopalima).
- Opadanje kose – kosa postaje suva, lomljiva i pojačano opada, obrve se proređuju (naročito spoljne trećine obrva). Takođe, dlake mogu sporije rasti.
- Promuklost – glas postaje dublji i promukao zbog otoka glasnica, govor može biti usporen. Takođe se javlja i usporeni puls (bradikardija) – srce kuca sporije (manje od 60 otkucaja u min).
- Zatvor – usporen rad creva dovodi do tvrdog stolovanja i opstipacije. Suprotno tome, kod hipertireoze je česta ubrzana probava i dijareja.
- Bolovi u mišićima i zglobovima – hipotireoza može uzrokovati ukočenost, bol i grčeve u mišićima, kao i bolove u zglobovima. Ruke mogu trnuti (karpalni tunel se povezuje sa hipotireozom).
- Edemi (otoci) – pored miksedema, mogu se javiti otoci kapaka, lica (pastozan izgled), otoci nogu.
- Mentalna usporenost – usporeno razmišljanje, zaboravnost, loša koncentracija i problemi sa pamćenjem. Osoba može delovati apatično.
- Promene raspoloženja – često se javlja depresivno raspoloženje, povlačenje u sebe, pa i prava depresija zbog hormonske neravnoteže.
- Menstrualne promene kod žena – hipotireoza može dovesti do neredovnih ciklusa ili pojačanih, produženih krvarenja (menoragija). Može doći i do problema sa začećem (infertilitet), jer hormonski disbalans ometa ovulaciju. Kod muškaraca se može javiti smanjenje libida i erektilna disfunkcija.
- Povećana štitasta žlezda – kod Hašimoto tireoiditisa štitasta žlezda može biti uvećana (difuzna struma) i osetljiva na dodir, posebno u fazi upale. Kasnije može i da atrofira.
Važno je naglasiti da svaka osoba ne mora imati sve simptome. Neki će iskusiti tek nekoliko blažih simptoma, dok će drugi sa izraženijom hipotireozom imati čitav spektar tegoba. Simptomi se takođe mogu razlikovati po intenzitetu – od jedva primetnih do ozbiljnih, koji ometaju svakodnevni život.
Nelečena dugogodišnja hipotireoza može dovesti do komplikacija. Povišen holesterol zbog hipotireoze vremenom povećava rizik za aterosklerozu, bolesti srca i infarkt. U teškim slučajevima, može nastati stanje miksedemske kome – životno ugrožavajuća ekstremna hipotireoza sa hipotermijom, usporenim srcem i gubitkom svesti (srećom, izuzetno retko uz današnje mogućnosti lečenja). Kod žena u reproduktivnom periodu nelečena hipotireoza povećava rizik za neplodnost, spontane pobačaje i prevremeni porođaj. Takođe može doći do anemije, snižene imunitetske funkcije i većeg rizika od infekcija, kao i progresije drugih udruženih autoimunih bolesti. Zbog svega navedenog, važno je prepoznati simptome na vreme i obratiti se lekaru.
Savet: Mnogi simptomi hipotireoze (umor, gojenje, depresija, suva koža) nespecifični su i mogu imati druge uzroke. Stoga se poremećaj štitaste žlezde ponekad previdi. Ako se osećate loše bez jasnog razloga, zatražite od lekara proveru štitastih hormona. Jednostavna analiza krvi (TSH, fT4 ± fT3) može brzo otkriti hipotireozu.
Ostala oboljenja štitaste žlezde (hipertireoza, Graves, nodusi, karcinom)
Hipertireoza
Suprotno od hipotireoze, označava pojačan rad štitaste žlezde i preterano lučenje hormona. Najčešći uzrok je Gravesova (Basedowljeva) bolest, takođe autoimuna bolest u kojoj antitela stimulišu štitastu žlezdu na prekomeran rad. Simptomi hipertireoze su ubrzan metabolizam: gubitak telesne težine uprkos pojačanom apetitu, ubrzan rad srca (tahikardija, preskakanje srca), povišen krvni pritisak, nervoza, nesanica, pojačano znojenje i osećaj toplote, drhtavice, razdražljivost. Često su oči upadljivo izlečene (egzoftalmus) kod Gravesove bolesti. Hipertireoza zahteva drugo lečenje – antitiroidne lekove, jodnu ablaciju ili operaciju. Važno je pomenuti da nelečena hipertireoza može biti vrlo opasna za srce i druge organe, te je potrebno pravovremeno lečenje.
Čvorići na štitastoj žlezdi (nodusi)
Relativno česta pojava, naročito u područjima sa manjkom joda. Nodusi su lokalizovane izrasline u tkivu štitaste žlezde. Većina čvorića je benigna i ne remeti funkciju žlezde. Međutim, neki čvorići mogu proizvoditi hormone nezavisno (toksični adenom, koji izaziva hipertireozu) ili vremenom porasti toliko da smetaju. Ultrazvučni pregled i po potrebi biopsija tankom iglom koriste se da se utvrdi priroda čvorića. Ako su benigni i mali, uglavnom se samo prate. Veći ili suspektni nodusi mogu zahtevati operativno uklanjanje, posebno ako se sumnja na karcinom.
Karcinom štitaste žlezde
Maligni tumori štitaste žlezde su relativno retki i uglavnom imaju dobru prognozu. Postoji nekoliko tipova karcinoma (papilarni – najčešći i prognostički najbolji, folikularni, medularni, anaplastični – retko agresivan). Najčešće se karcinom manifestuje kao čvor na štitastoj žlezdi koji je tvrd i ne pomera se lako, ili uvećani limfni čvorovi na vratu. Za potvrdu se radi citološka punkcija. Lečenje je uglavnom hirurško (tireoidektomija), često praćeno radioaktivnim jodom, i doživotnom hormonskom supstitucijom nakon toga. Važno je reći da većina pacijenata sa karcinomom štitaste žlezde uz adekvatno lečenje ima dobru dugoročnu prognozu.
Dijagnoza poremećaja štitaste žlezde
Kako se otkriva bolest štitaste žlezde? Ukoliko lekar na osnovu simptoma i pregleda posumnja na disfunkciju štitaste žlezde (bilo hipotireozu ili hipertireozu), uputiće vas na određene analize i preglede:
Laboratorijska ispitivanja (hormoni)
Osnovu čini merenje nivoa TSH u krvi, koji je najosetljiviji indikator poremećaja. Povišen TSH ukazuje na nedostatak hormona štitaste žlezde (primarna hipotireoza), dok snižen TSH ukazuje na njihov višak (hipertireoza). Takođe se određuju i slobodni tiroidni hormoni: slobodni T4 (fT4) i po potrebi slobodni T3 (fT3). Kod hipotireoze obično nalazimo povišen TSH i snižen fT4 (kod subkliničke hipotireoze fT4 može biti još u granicama, a samo je TSH blago povišen). Kod hipertireoze je TSH vrlo nizak, a hormoni povišeni. Ovi testovi su vrlo pouzdani i omogućavaju lako utvrđivanje da li postoji hormonski disbalans.
Analiza antitela
Kada se sumnja na autoimunu bolest štitaste žlezde (Hašimoto ili Graves), proveravaju se antitela na tireoidnu peroksidazu (anti-TPO) i antitela na tireoglobulin (anti-TG) u krvi. Visoke vrednosti ovih antitela potkrepljuju dijagnozu Hašimoto tireoiditisa. Kod Gravesove bolesti često su prisutna tzv. TRAK (TSH receptor antitela) koja stimulišu receptor za TSH i izazivaju hipertireozu – iako se rutinski ne rade u svakom slučaju, mogu biti od pomoći kod nejasnih hipertireoza. Treba napomenuti da sama prisutnost antitela uz normalne hormone znači da postoji autoimuni proces, ali da funkcija štitaste žlezde (još uvek) nije poremećena – takve osobe su u riziku da vremenom razviju hipotireozu te ih treba pratiti.
Ultrazvuk štitaste žlezde
Neinvazivan i bezbolan pregled koji daje uvid u veličinu, oblik i strukturu štitaste žlezde. Ultrazvuk može pokazati uvećanje žlezde (strumu) ili njeno smanjenje, prisustvo čvorića, kao i tipične promene za autoimuni tiroiditis (neujednačena, hipoehogena struktura). Kod Hašimoto bolesti štitasta žlezda na UZ često izgleda “šarena” (heterogena) zbog difuzne upale. Ultrazvuk je posebno koristan u otkrivanju nodusa koje nije moguće napipati – ako se nađu čvorići, na osnovu ultrazvučnih karakteristika (veličina, izgled, prokrvljenost, kalcifikacije) endokrinolog procenjuje da li je potrebna dalja dijagnostika (npr. Aspiraciona biopsija tankom iglom).
Klinički pregled i anamneza
Sam pregled od strane endokrinologa podrazumeva palpaciju vrata (što može otkriti uvećanu štitastu žlezdu ili veće čvorove), proveru znakova hipotireoze/hipertireoze (npr. pregled kože, refleksa, štitaste očne znake kod sumnje na Graves, palpacija pulsa itd.), kao i detaljnu anamnezu simptoma. Anamneza uključuje pitanja o porodičnoj istoriji bolesti štitaste žlezde, prisustvu drugih bolesti, korišćenju lekova, prethodnim operacijama, izloženosti zračenju i slično.
Ukratko, dijagnoza se potvrđuje kombinacijom: kliničke slike + laboratorijskih nalaza hormona (± antitela) + ultrazvučnog pregleda. U najvećem broju slučajeva ovo je dovoljno da se jasno definiše problem i započne adekvatna terapija.
Lečenje: terapija hipotireoze (Hašimoto)
Lečenje hipotireoze gotovo uvek podrazumeva nadoknadu hormona koje štitasta žlezda ne proizvodi dovoljno. Standard terapije je oralno uzimanje levotiroksina (LT4) – sintetičke verzije hormona T4. Ovaj lek nadomešta manjak prirodnih hormona i omogućava da se u organizmu ponovo uspostavi eutireoidno stanje (normalan nivo hormona). Levotiroksin se uzima jednom dnevno, najčešće ujutru na prazan stomak, u dozama koje lekar odredi prema težini hipotireoze, telesnoj masi pacijenta, starosti i prisutnim oboljenjima. Cilj je da se TSH vrati u normalne granice, čime se smatra da organizmu ne manjka hormona.
Terapija levotiroksinom je dugoročna, u većini slučajeva doživotna, naročito kod Hašimoto tireoiditisa gde je oštećenje žlezde trajno. Važno je naglasiti da pravilno dozirana terapija nije štetna – naprotiv, ona oponaša prirodne hormone i sprečava pojavu simptoma i komplikacija hipotireoze. Potrebno je vreme (nekoliko nedelja) da se organizam prilagodi i simptomi povuku nakon započinjanja terapije. Kontrolne analize TSH (i hormona) se obično rade ~6-8 nedelja nakon započinjanja ili promene doze, jer je tiroksinu potrebno otprilike mesec dana da stabilizuje nivoe u krvi. Nakon postizanja željenih vrednosti, kontrole su rjeđe (na 6-12 meseci, prema savetu lekara), osim ako se stanje promeni (npr. trudnoća, značajna promena težine, uvođenje novih lekova itd. mogu zahtevati prilagođavanje doze).
Pravilno doziranje je ključno – premala doza neće otkloniti hipotireozu, a prevelika doza može dovesti do simptoma hipertireoze. Zato je potrebno redovno praćenje. Pacijenti ne bi trebalo samoinicijativno da menjaju dozu niti da prekidaju terapiju kada se osećaju bolje. Hipotireoza se vraća po prekidu terapije, jer se uzročno oboljenje (npr. Hašimoto) i dalje nastavlja u pozadini. Dobra vest je da, uz odgovarajuću terapiju, pacijenti sa hipotireozom mogu imati potpuno normalan i aktivan život, bez ikakvih ograničenja. Štaviše, prognoza je odlična kada se uzimanjem levotiroksina postigne eutiroidno stanje – svi simptomi se postepeno povlače, a sve poremećene funkcije se normalizuju.
U slučaju subkliničke hipotireoze (blago povišen TSH, normalan T4, minimalni ili nikakvi simptomi), odluka o uvođenju terapije može zavisiti od više faktora – starosti pacijenta, nivoa TSH (npr. TSH >10 mIU/L većina endokrinologa će lečiti iako su hormoni još normalni), prisustva anti-TPO antitela, želje za trudnoćom, itd. Često se kod graničnih slučajeva pristupa individualno. Tu značajnu ulogu mogu imati i suplementi i promene načina života koje podržavaju rad štitaste žlezde dok nije neophodno davati hormone.
Suplementacija i podrška funkcionisanju štitaste žlezde
Pored glavne hormonalne terapije, određeni dodaci ishrani (suplementi) i promene životnih navika mogu pomoći boljem funkcionisanju štitaste žlezde, posebno kod Hašimoto oboljenja i subkliničke hipotireoze.
Naučne studije su pokazale da selen – esencijalni mineral i antioksidans – može biti koristan kod autoimunog tiroiditisa. Unošenjem selena (najčešće u dozi od 100–200 µg dnevno) dokazano je smanjenje titra anti-TPO antitela za oko 30–50% tokom nekoliko meseci suplementacije. Iako selen neće “izlečiti” Hašimoto (antitela neće potpuno nestati), njegovo antiinflamatorno dejstvo može usporiti oštećenje štitaste žlezde i pomoći održavanju preostale funkcije. Selen je inače neophodan kofaktor enzima dejodaze koji konvertuju T4 u T3, pa dovoljan unos selena pomaže i optimalnu konverziju hormona.
Još jedna materija koja je pokazala benefite kod Hašimoto hipotireoze je mio-inozitol (vrsta B vitamina, nekada zvan i vitamin B8). Mio-inozitol je važan za signalne puteve hormona u ćelijama. Suplementacija mio-inozitola u kombinaciji sa selenom pokazala je poboljšanje TSH vrednosti i smanjenje antitela kod osoba sa Hašimoto oboljenjem, posebno kod onih sa blagom ili subkliničkom hipotireozom. Uzimanje ove kombinacije može poboljšati subjektivne simptome kao što su umor i malaksalost već tokom prvih nekoliko meseci.
Na našem tržištu dostupan je preparat TIROXIL® 4.0 – jedinstven dodatak ishrani koji sadrži optimalnu kombinaciju mio-inozitola i selena za podršku rada štitaste žlezde. TIROXIL® 4.0 je namenjen osobama sa Hašimoto tireoiditisom i subkliničkom hipotireozom, bilo kao dopuna standardnoj terapiji ili u slučajevima kada još nije indicirano uvođenje hormona. Redovna upotreba TIROXIL®-a 4.0 pomaže da se stabilizuje nivo antitela i uspori napredovanje bolesti, a mnogi korisnici primete poboljšanje simptoma poput umora, raspoloženja i kognitivnih funkcija. TIROXIL® 4.0 je pogodan za dugotrajnu primenu, a pozitivan efekat na regulaciju TSH i antitela čini ga dragocenom podrškom posebno za pacijente u ranim fazama bolesti. (Napomena: pre početka uzimanja bilo kakvih suplemenata, posavetujte se sa svojim lekarom, naročito ako već uzimate lekove za štitastu žlezdu.)
Drugi nutrijenti značajni za štitastu žlezdu uključuju: jod (koji je osnovni gradivni element hormona – međutim, sa suplementacijom joda treba biti oprezan kod autoimunih bolesnika, dovoljan unos kroz hranu je obično preporuka), gvožđe (anemija zbog manjka gvožđa može pogoršati simptome hipotireoze), vitamin D (autoimune bolesti štitaste žlezde često su praćene nižim nivoima vitamina D, suplementacija vitamina D može pozitivno uticati na imunitet), vitamin B12 (koji je nekad snižen kod autoimunih bolesti) i omega-3 masne kiseline (iz ribljeg ulja, lanenog semena – mogu smanjiti inflamaciju). Svaki dodatak treba uvoditi ciljano, na osnovu ispitivanja nutritivnog statusa, da bi se izbeglo predoziranje ili interakcije.
Ishrana i stil života kod osoba sa hipotireozom (Hašimoto)
Zdrav način ishrane može doprineti boljem osećanju i kontroli simptoma kod hipotireoze. Preporučuje se uravnotežena ishrana bogata povrćem, voćem, proteinima i integralnim žitaricama, uz ograničavanje prerađene hrane i šećera. Neki saveti za ishranu kod hipotireoze uključuju:
Obezbedite unos joda i selena kroz hranu
Morska riba, plodovi mora, alge i jodirana so su glavni izvori joda. Brazilski orah je izvanredno bogat selenom (dovoljan je 1-2 oraha dnevno za potrebnu dozu). Riba i morski plodovi takođe sadrže selen, kao i jaja i žitarice.
Proteini su važni
Konzumirajte dovoljno nemasnog mesa, ribe, jaja, mahunarki – proteini pomažu transport hormona štitaste žlezde do tkiva. Jaja su posebno korisna jer sadrže i jod i selen i vitamin D.
Povrće i voće
Obiluju vitaminima, mineralima i antioksidansima. Antioksidansi (vitamin C, vitamin E, beta-karoten, itd.) mogu pomoći u smanjenju oksidativnog stresa kod autoimunih bolesti. Bobičasto voće (borovnice, aronija), trešnje, zeleno lisnato povrće, paprika, šargarepa – sve su to odlični izbori.
Izbegavajte goitrogene u preteranoj količini
Goitrogene supstance mogu ometati iskorišćavanje joda u štitastoj žlezdi. Nalaze se u pojedinim namirnicama poput sirovog kupusa, karfiola, brokolija, prokelja, kelja, soje, kikirikija itd. Nije neophodno potpuno izbaciti ovo zdravo povrće (jer kuvane namirnice imaju znatno manji goitrogeni efekat), ali se preporučuje da se unose umereno i uglavnom termički obrađene ako imate hipotireozu. Soja i proizvodi od soje mogu poremetiti apsorpciju levotiroksina, pa se savetuje razmak od nekoliko sati između uzimanja leka i konzumacije većih količina soje.
Smanjite gluten ako je potrebno
Postoji izvesna povezanost Hašimoto bolesti i celijakije (autoimune netolerancije na gluten). Ukoliko bolujete i od celijakije ili imate dokazan povećan titar antitela na gluten, prelazak na bezglutensku ishranu je obavezan. Neki pacijenti sa Hašimotom bez celijakije subjektivno se bolje osećaju na dijeti siromašnoj glutenom, mada to nije univerzalno za sve.
Izbegavajte prekomerno masnu i prženu hranu
Trans-masti i zasićene masti mogu povisiti holesterol koji je već često povišen zbog hipotireoze. Pržena hrana takođe može ometati apsorpciju hormona. Birajte zdravije metode pripreme hrane (kuvanje, pečenje) i zdrave masnoće (maslinovo ulje, avokado).
Oprez sa suplementima kalcijuma i gvožđa
Iako bitni u ishrani, ovi suplementi (i antacidi sa kalcijumom) mogu smanjiti apsorpciju hormona štitaste žlezde iz terapije. Ako ih uzimate, neka to bude u različito doba dana od hormona (razmak najmanje 4 sata).
Pored ishrane, stil života igra ulogu u upravljanju hipotireozom:
Redovna fizička aktivnost
Umerena vežba može pomoći podizanje energije, raspoloženja, održavanje zdrave telesne težine i stimulisanje metabolizma. Prilagodite intenzitet svom stanju – i šetnja od 30 minuta dnevno je korisna.
Upravljanje stresom
Stres može doprineti disbalansu imunog sistema. Tehnike opuštanja (joga, meditacija, duboko disanje) pomažu imunom sistemu i ukupnom zdravlju. Kvalitetan san je takođe bitan – trudite se za 7-8 sati sna po noći.
Redovne kontrole
Osobe sa Hašimoto tireoiditisom i hipotireozom treba da idu na redovne kontrole kod endokrinologa. Obično se jednom do dva puta godišnje rade hormonske analize (češće dok se ne postigne stabilna terapija). Takođe, jednom u 1-2 godine (ili po indikaciji) radi se UZ pregled štitaste žlezde da se proprati struktura (posebno ako postoje nodusi).
Informišite lekare o svom stanju
Ako idete na druge preglede ili planirate trudnoću, uvek napomenite da imate Hašimoto/hipo i koju terapiju uzimate. U trudnoći se doze levotiroksina često moraju povećati, pa je potrebna pojačana kontrola hormona.
Kombinacija adekvatne terapije, ishrane i zdravih navika može značajno poboljšati kvalitet života osobe sa oboljenjem štitaste žlezde. Uz dobru kontrolu, većina simptoma hipotireoze se u potpunosti povlači, a komplikacije se izbegavaju.
Interna povezana čitanja
Problemi sa štitastom žlezdom mogu uticati na metabolizam i telesnu težinu – višak kilograma stečen usporenim metabolizmom može povećati rizik od insulinske rezistencije. Pročitajte više o tome šta je insulinska rezistencija i kako se leči. Takođe, poremećaj hormona štitaste žlezde može uticati na reproduktivno zdravlje žena. Ako planirate trudnoću ili imate probleme sa začećem, saznajte kakav je odnos Hašimoto bolesti i trudnoće. Hormonski disbalansi i životne faze (npr. menopauza) mogu imati slične simptome – više o tome čitajte u tekstu Sve što treba da znate o menopauzi.
Najčešća pitanja i odgovori (FAQ)
U nastavku su odgovori endokrinologa na česta pitanja koja imaju pacijenti o štitastoj žlezdi, Hašimotu i hipotireozi:
- Da li uvećana štitasta žlezda znači da imam Hašimoto ili hipotireozu?
Uvećanje štitaste žlezde (struma) samo po sebi ne znači automatski hipotireozu ili Hašimoto – štitasta žlezda može biti uvećana i kod normalne funkcije (npr. zbog deficita joda nastaje endemska struma) ili kod hipertireoze. Hašimoto često dovodi do uvećanja žlezde u početku, ali kasnije može doći i do smanjenja usled oštećenja. Ključ za dijagnozu je hormonski status i antitela. Dakle, uvećana štitasta žlezda zahteva pregled – krvne analize hormona i ultrazvuk – da bi se utvrdilo o čemu se radi. - Imam povišena anti-TPO antitela, ali su mi hormoni za sada u redu. Da li to znači da imam Hašimoto i šta da radim?
Povišen nivo anti-TPO (ili anti-TG) antitela uz normalan TSH i T4 ukazuje da postoji autoimuni proces u štitastoj žlezdi – praktično, to je rana faza Hašimoto tiroiditisa, i pre nego što se razvila hipotireoza. U ovakvoj situaciji govorimo o eutireoidnoj fazi Hašimoto bolesti. Preporuka je da redovno (npr. svakih 6-12 meseci) pratite hormone, jer postoji verovatnoća da vremenom dođe do porasta TSH i pada hormona. Neki lekari u ovom stadijumu preventivno uvode male doze levotiroksina, dok drugi prate i uključuju terapiju tek kad se ispolji hipotireoza. U međuvremenu, možete preduzeti korake u ishrani i suplementaciji – npr. unos selena pokazao se korisnim u usporavanju progresije Hašimoto bolesti. Svakako, držite redovan kontakt sa endokrinologom koji će proceniti najbolji pristup za vas. - Koliko je Hašimoto čest i da li ću ja ili moji potomci to sigurno dobiti ako moja majka ima Hašimoto?
Hašimoto tireoiditis je prilično čest – statistike kažu da pogađa oko 5% populacije, s tim što je među ženama učestalost znatno veća (čak do 10% žena srednjih godina ima neki stepen autoimunog tiroiditisa). Postoji genetska predispozicija, tako da učestalost jeste veća u porodicama gde postoji ovo oboljenje, ali to ne znači da će svako ko ima rođaka sa Hašimoto bolešću sigurno i sam oboleti. Preporučljivo je da bliski rođaci (posebno deca) osoba sa Hašimotom povremeno provere funkciju štitaste žlezde, naročito ako primete neke simptome ili pripadaju rizičnoj grupi (npr. tinejdžeri, mlade žene mogu proveriti TSH na sistematskim pregledima). Prevencija direktno nije moguća, ali rano otkrivanje mnogo znači. - Već pijem lek Euthyrox/Letrox (levotiroksin) za hipotireozu. Da li treba da uz to uzimam i T3 hormon ili neke druge lekove?
Standardna terapija hipotireoze u većini slučajeva je samo levotiroksin (T4), jer se on u telu po potrebi pretvara u aktivni T3. U određenim situacijama (npr. pacijenti nakon operacije štitaste žlezde, ili oni koji ne uspevaju da konvertuju T4 u T3 optimalno) endokrinolog može dodati liotironin (sintetički T3) uz T4, ali to je retko i individualno. Kombinovana terapija T4+T3 je predmet diskusija – neke osobe se subjektivno bolje osećaju uz malo T3 dodatka, ali to mora vrlo pažljivo dozirati kako ne bi došlo do predoziranja i aritmija. Nikada ne uvodite sami T3 preparate bez stava vašeg endokrinologa. Što se tiče drugih lekova, kod Hašimoto se ponekad u aktivnoj fazi zapaljenja daju kratkotrajno i mala doze kortikosteroida ako je žlezda bolno uvećana, ali uglavnom nije potrebno. Dakle, pridržavajte se terapije koju vam je lekar propisao. Uz to, naravno, vodite računa o ishrani i suplementima (npr. TIROXIL® 4.0), kao podršci – ali to nije zamena za hormon koji vam nedostaje. - Koliko brzo nakon početka lečenja ću se osećati bolje i da li ću smršati?
Većina ljudi primeti poboljšanje simptoma u roku od nekoliko nedelja od započinjanja terapije levotiroksinom. Umor i malaksalost se prvo povlače, zatim se popravlja mentalna jasnoća. Koži i kosi je potrebno više vremena (mesec-dva) da se regenerišu. Ukoliko ste imali porast telesne težine zbog hipotireoze, uvođenjem terapije metabolizam će se ubrzati i može doći do gubitka nekoliko kilograma, ali često nije dramatičan. Hormon će sprečiti dalje neobjašnjivo gojenje, ali za gubitak viška koji se nakupio korisno je uvesti i fizičku aktivnost i korigovati ishranu. Važno je imati realna očekivanja: terapija dovodi hormone u ravnotežu, a telo će postepeno vratiti svoje funkcije u normalu. Kompletna normalizacija laboratorijskih parametara i nestanak simptoma se obično procenjuju ~6 nedelja do 3 meseca od početka terapije, uz naravno individualne razlike. Strpljenje i doslednost u uzimanju leka su ključni. - Da li mogu prirodnim putem izlečiti štitastu žlezdu – npr. promenom ishrane ili biljnim preparatima, da izbegnem doživotno uzimanje lekova?
Kod primarne hipotireoze uzrokovane oštećenjem same žlezde (kao što je Hašimoto), nažalost ne postoji dokazano efikasna prirodna metoda koja može oporaviti tkivo štitaste žlezde ili podstaći dovoljno lučenje hormona kada ih značajno fali. Svakako, zdrava ishrana i dodaci (selen, mio-inozitol, vitamin D itd.) mogu poboljšati rad štitaste žlezde u nekoj meri i generalno poboljšati zdravlje – i to preporučujemo kao dodatnu meru. Ali, ukoliko je vaš TSH značajno povišen a T4 snižen, to znači da telu nedostaju hormoni i najbolje ih je nadoknaditi lekom. Levotiroksin u odgovarajućoj dozi samo nadomesti ono što bi žlezda prirodno trebalo da stvara – ništa “prirodnije” od toga ne postoji, jer je to isti molekul hormona koji proizvodi i ljudska štitnjača. Biljni preparati na bazi tiroidnih ekstrakata (iz životinjskih izvora) takođe sadrže hormone ali u nepreciznim količinama i generalno se ne preporučuju umesto standardne terapije. Ukratko, kombinacija lekova i prirodnih mera je moguća – npr. uzimate minimalnu dozu hormona koja vam treba, a uz to se hranite zdravo i uzimate suplement selen+inozitol, pa možda vaša štitnjača očuva što više svoje funkcije. Ali potpuno odbaciti hormon kada je on potreban nije mudro jer se organizam muči bez njega. Uvek razgovarajte sa svojim lekarom o svim alternativnim opcijama koje želite da probate – zajedno ćete naći najbolju strategiju. - Imam Hašimoto i planiram trudnoću. Na šta treba da obratim pažnju?
Trudnoća postavlja posebne zahteve na štitastu žlezdu. Ako imate Hašimoto, veoma je važno da pre začeća TSH dovedete u striktno normalne granice (optimalno oko 1-2 mIU/L, a svakako ispod 2.5). Nelečena hipotireoza smanjuje plodnost i može povećati rizik za komplikacije u trudnoći. Čim zatrudnite, obavestite svog endokrinologa – često će biti potrebno povećati dozu levotiroksina odmah (za oko 25-30%), jer u trudnoći raste potreba za hormonima štitaste žlezde. Tokom trudnoće prati se TSH na ~4-6 nedelja i održava u niskom normalnom opsegu. Dobra kontrola štitaste žlezde u trudnoći je ključna za pravilan razvoj ploda (posebno neurokognitivni razvoj bebe, jer fetus u prvim mesecima zavisi od majčinih hormona) i za sprečavanje komplikacija kao što su pobačaj, preeklampsija, prevremeni porod. Sa Hašimoto se može uspešno izneti trudnoća – mnogo žena uz odgovarajuću terapiju nema nikakvih problema i rodi zdravu decu. Dakle, planirajte unapred: proverite hormone pre začeća, uzimajte redovno terapiju i folnu kiselinu, i idite na kontrolu čim test pokaže dve crte. - Da li štitasta žlezda može boleti? Osećam pritisak i bol u vratu.
Sama štitasta žlezda uglavnom ne boli kod većine hroničnih stanja (ni hipotireoza ni hipertireoza tipično ne uzrokuju bol u žlezdi). Međutim, postoje situacije gde može biti prisutan bol u predelu žlezde:
Subakutni tireoiditis (de Kervenov tireoiditis) – retko, virusno ili postvirusno zapaljenje štitaste žlezde koje izaziva jake bolove u vratu, često uz povišenu temperaturu i privremenu tirotoksikozu. Ovo stanje je prolazno i leči se protivzapaljenskim lekovima/kortikosteroidima.
Akutni gnojni tireoiditis – izuzetno retko, bakterijska infekcija štitaste žlezde, takođe praćena jakim bolom, crvenilom kože i temperaturom.
Hašimoto tireoiditis – obično ne boli, ali kod nekih pacijenata može postojati neodređen osećaj pritiska ili blaga osetljivost u vratu, naročito ako je žlezda uvećana. To nije oštar bol, već pre nelagodnost.
Nodusi ili ciste – ako su veliki, mogu pritisnuti okolne strukture i izazvati osećaj pritiska ili nelagodnosti pri gutanju.
Karcinom štitaste žlezde – najčešće ne boli u ranoj fazi. Bol bi bio atipičan simptom, osim ako tumor infiltruje okolno tkivo u poodmakloj fazi.
Ako osećate bol u predelu štitaste žlezde, treba to napomenuti lekaru. Svakako je preporučljiv pregled da se isključe ređa stanja. Većina tegoba sa štitnjačom ipak prolazi bez bola – na primer, uvećanje (struma) može izazvati pritisak i promuklost, ali ne nužno i bol.
- Koliko često treba da kontrolišem štitastu žlezdu ako imam Hašimoto?
U stabilnoj fazi – kada ste na odgovarajućoj dozi hormona i TSH je poslednjih nekoliko merenja u normali -uglavnom je dovoljno kontrolisati hormone na svakih 6 do 12 meseci. Ako se uvodi terapija ili podešava doza, kontrole su češće (na 6-8 nedelja) dok se ne postigne cilj. Kod bilo kakvih novih simptoma koji sugerišu da se stanje promenilo (npr. iznenadni napadi lupanja srca, naglo gojenje, itd.), treba proveriti vanredno. Takođe, u trudnoći se kontrole izvode na ~4-6 nedelja, jer se potrebe menjaju kako trudnoća odmiče. Što se tiče ultrazvuka štitaste žlezde, kod Hašimoto pacijenata bez nodusa dovoljno je jednom u 1-2 godine pogledati UZ radi praćenja veličine i eventualne pojave nodusa. Ako postoje čvorići, onda prema preporuci endokrinologa (često jednom godišnje) ili ranije ako se uoče promene. U suštini, plan praćenja je individualan – dogovorite sa svojim lekarom dinamiku kontrola koja odgovara vašem specifičnom slučaju. - Da li stres utiče na bolest štitaste žlezde?
Stres sam po sebi ne izaziva direktno niti hipotireozu niti hipertireozu, ali može imati posredan uticaj. Akutni ili hronični stres može poremetiti imuni sistem i smatra se jednim od mogućih okidača za ispoljavanje autoimunih bolesti kod predisponiranih osoba. Mnogi pacijenti sa Hašimoto tireoiditisom navode da su im simptomi počeli ili se pogoršali nakon nekog teškog stresnog perioda. Stres takođe utiče na hipotalamusno-hipofiznu osovinu i može malo promeniti nivoe TSH i drugih hormona, ali to su obično prolazne promene. U svakom slučaju, redukcija stresa (kad god je to moguće) ima brojne koristi po zdravlje, pa i za opšte bolje funkcionisanje endokrinog sistema. Tehnike opuštanja mogu pomoći da simptomi poput umora, depresije ili nesanice budu blaži.
Redovnom terapijom, praćenjem i brigom o celokupnom zdravlju, život sa Hašimotom ili hipotireozom može biti potpuno ispunjen i normalan, bez značajnih ograničenja.