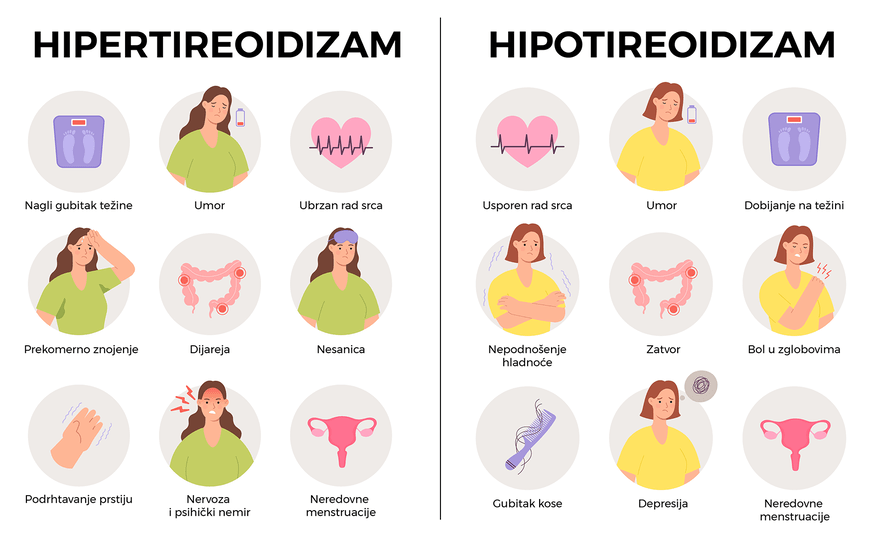
Verovatno ste čuli za Hašimoto tireoditis jer je to bolest koja, prema nekim statistikama, napada svakog 6-7 stanovnika naše zemlje. Žene češće oboljevaju od Hašimota. Hašimoto je zapravo autoimuno oboljenje štitaste žlezde gde organizam proizvodi antitela koja napadaju žlezdu i za cilj imaju njeno uništenje. Ova antitela vremenom dovode do poremećaja lučenja hormona štitaste žlezde T3 i T4 i do poremećaja lučenja TSH (prekomerno lučenje hormona uz smanjen TSH – hipertireodizam koje se može i ne mora javiti na početku bolesti i smanjeno lučenje hormona uz povišen TSH – hipotireodizam koje se skoro uvek razvija na kraju bolesti). Hašimoto tireoditis sa normalnim vrednostima hormona štitne žlezde je takođe moguć, ali kako se radi o autoimunom oboljenju, bolest vremenom progresuje i dovodi do poremećaja nivoa hormona. Pravilno lučenje hormona štitaste žlezde je od velike važnosti za ceo organizam. Hašimoto je hronična bolest i dovoljno je samo jednom detektovati antitela usmerena protiv rada štitaste žlezde kako bi se postavila dijagnoza Hašimota.
U nastavku teksta bavićemo se uticajem Hašimoto tireoiditisa na začeće, plod i trudnoću, ali važno je da pre toga u potpunosti razumete šta je Hašimoto tireoiditis, koje su predispozicije za razvoj ovog oboljenja i simptomi po kojima se može prepoznati.

Da li Hašimoto otežava začeće?
Poremećaj funkcije štitaste žlezde može imati značajan uticaj na reproduktivno zdravlje žena i proces začeća, jer hormonski disbalans koji izaziva može da utiče na menstrualni ciklus, a samim tim i na ovulaciju. Ovo može uključivati duže ili kraće menstrualne cikluse, neredovne ili odsutne menstruacije, što može uticati na regularnost ovulacije ili čak dovesti do anovulacije (izostanka ovulacije). Hipotireoza može uticati i na druge hormone u organizmu, uključujući hormone koji su važni za reproduktivno zdravlje, poput estrogena i progesterona. Međutim, iako je neplodnost češća kada je štitasta žlezda u hiper ili hipo funkciji, to ne mora nužno da bude slučaj i neće svaka žena sa Hašimoto tireoiditisom imati problema sa začećem.
One žene koje znaju da imaju Hašimoto, a planiraju trudnoću, treba pre toga da razgovaraju sa svojim lekarom kako bi se pratio nivo hormona i odredila prilagođena terapija za održavanje funkcije štitaste žlezde pre i tokom trudnoće (ukoliko postoji nepravilno lučenje hormona). Nepravilnosti u funkciji štitaste žlezde tokom trudnoće mogu imati ozbiljne posledice za zdravlje majke i razvoj bebe. Redovno praćenje i odgovarajuće lečenje mogu pomoći u smanjenju potencijalnih komplikacija, a i olakšati proces začeća.
Da li Hašimoto može da šteti plodu i negativno utiče na trudnoću?
Kratak odgovor na ovo pitanje je, nažalost, da može, no važno je odmah naglasiti da i to može da se izbegne ukoliko se preduzimaju sve neophodne mere tokom trudnoće. S razlogom za trudnu ženu kažemo da je u drugom stanju – mnogo toga se menja u njenom telu, pa tako i potreba za hormonima štitaste žlezde, koja se u toku trudnoće sve više povećava. Obolela žlezda nije u stanju da zadovolji te nove zahteve tela, a ovi hormoni su od izuzetne važnosti za razvoj ploda i za održavanje trudnoće, te njihov nedostatak može da dovede do spontanog pobačaja, komplikacija u toku trudnoće, preranog poroda, ili pak do oštećenja u neuropsihološkom razvoju deteta.

Sve ove rizike nosi hipotireodizam koji se ne leči tokom trudnoće, ali pravilna dijagnoza i odgovarajuće lečenje omogućuju ženama sa obolelom štitastom žlezdom da prevaziđu sve izazove i rode zdravu bebu. U većini slučajeva Hašimoto je uzrok nastanka hipotireodizma, a suplementacija selenom i mio-inozitolom može uticati povoljno na kontrolu nivoa antitela koja za cilj imaju oštećenje štitaste žlezde. Jedini preparat sa ovom kombinacijom na našem tržištu je Tiroxil 4.0, i bezbedan je za primenu i kod trudnica, kao i u periodu dojenja.
Lečenje Hašimota
Iako se Hašimoto tireoiditis ne može u potpunosti izlečiti, moguće je uz pomoć suplemenata i/ili terapije održati normalnu funkciju štitaste žlezde i olakšati simptome ovog oboljenja. Lečenje Hašimota uključuje sledeće stavke:
1. Terapija levotiroksinom
Levotiroksin je sintetički oblik hormona T4 koji proizvodi štitasta žlezda, te on nadoknađuje nedostatak hormona u organizmui. Pored hormonske terapije (ukoliko postoji nedostatak hormona), preporučuje se Tiroxil 4.0, prirodnan suplement koji zahvaljujući jedinstvenoj kombinaciji mio-inozitola i selena stabilizuje nivo antitela i sprečava propadanje štitne žlezde, a čiji se pozitivni efekti mogu očekivati u prva 3 meseca od početka terapije.

1. Redovno praćenje
Hašimoto zahteva redovne posete endokrinologu u svrhu praćenja nivoa hormona, ultrazvučnog izgleda štitaste žlezde i potencijalnog prilagođavanja doze lekova. Praćenje osigurava održavanje optimalne funkcije štitne žlezde i efikasnost terapije ukoliko se koristi.
2. Prilagođavanje ishrane i smanjenje stresa
Zdrava ishrana bogata voćem, povrćem, integralnim žitaricama, zdravim mastima i proteinima može pomoći u smanjenju upale u organizmu, koja često prati autoimune bolesti kao što je Hašimoto tireoiditis. Pored toga, tehnike opuštanja kao što su meditacija, joga i vežbe disanja mogu pomoći u smanjenju stresa, koji neretko ima negativan uticaj na imunološki sistem i pogoršava simptome autoimunih bolesti.
Naravno, saradnja sa lekarom ključna je za određivanje individualno najboljeg pristupa lečenju.
Zdrava trudnoća uprkos Hašimotu
Slična pravila za držanje Hašimoto tireoiditisa pod kontrolom odnose se i na trudnice, s tim što su u toku trudnoće neophodne češće laboratorijske kontrole štitne žlezde i dodatna prilagođavanja doze trenutnim potrebama. Adekvatna količina kontrola određuje se na osnovu rezultata analize krvi i nivoa hormona, kao i individualnih simptoma. Sve ovo može varirati u toku trudnoće, te se doze terapije menjaju u skladu s tim – zbog čega se akcenat nužno stavlja na redovne analize krvi i kontrole.
Tokom prve polovine trudnoće nivoi hormona se uglavnom mere svake 4 nedelje. Normalne vrednosti tireostimulirajućeg hormona (TSH) tokom prvog tromesečja iznose 0.1-2.5 mlU/L, u drugom 0.2-3.0 mlU/L, a u trećem 0.3-3.0 mlU/L. Prevelike vrednosti TSH kritične su za pojavu pobačaja i prevremenog porođaja, kao i poremećaja u razvoju bebe. Pored navedenih načina kontrole i terapije za održavanje optimalnog nivoa hormona, izuzetna podrška trudnoći je Aleract, proizvod na bazi alfa-lipoinske kiseline, magnezijuma i vitamina B6, koji, između ostalog, zahvaljujući svom jedinstvenom sastavu na potpuno prirodan i bezbedan način doprinosi prevenciji prevremenog porođaja i spontanog pobačaja. Na kraju, ono što je važno ne smetnuti s uma je da odgovarajuće lečenje dovodi do značajnih kliničkih uspeha tokom trudnoće, te će odgovoran pristup Hašimotu obezbediti bezbednu trudnoću i rađanje zdrave bebe.