Dijabetes (diabetes mellitus) je jedna od najčešćih hroničnih bolesti koja utiče negativno na kvalitet života miliona ljudi širom sveta. Zbog povećanog nivoa šećera u krvi, dijabetes se često naziva i šećerna bolest. Povećani nivo šećera (glukoze) u krvi dovodi do ozbiljnih zdravstvenih problema, naročito ako se bolest ne leči na vreme i ne drži pod kontrolom. Postoje dva glavna tipa dijabetesa: tip 1 i tip 2. Osim toga, postoje i drugi oblici dijabetesa, kao što je na primer gestacijski dijabetes koji se javlja kod trudnica.
Razlike između dijabetesa tip 1 i tip 2
Dijabetes tipa 1 se najčešće javlja kod dece i mladih osoba kada imunološki sistem napada i uništava ćelije pankreasa koje proizvode insulin. Uglavnom je u vezi i sa drugim autoimunim poremećajima.
Dijabetes tipa 2 češće javlja kod odraslih kada telo ne koristi insulin efikasno zbog insulinske rezistencije, i kasnije posledično ne proizvodi dovoljno insulina. Faktori rizika za razvoj dijabetesa tipa 2 uključuju genetiku, prekomernu težinu, fizičku neaktivnost, nezdravu ishranu i visok krvni pritisak.
Simptomi dijabetesa
Simptomi dijabetesa tipa 2 mogu varirati od osobe do osobe, ali u većini slučajeva uključuju povećanu žeđ i glad, učestalo mokrenje, umor, zamagljen vid i sporije zarastanje rana. Razvoj simptoma je postepen i često se oni prvi ne primete na vreme a vrlo su važni kako bi se bolest na vreme sprečila i iskontrolisala.
Povećana glad i žeđ su jedni od prvih simptoma dijabetesa tipa 2. Povećan apetit i osećaj gladi koji se posebno javlja nakon obroka su vrlo česti. Ovo je prvi pokazatelj nepravilnog lučenja insulina koji je ključan za adekvatan metabolizam hrane, odnosno glukoze. Povećano lučenje insulina uvek prethodni njegovom nedovoljnom lučenju od strane pankreasa. Ovo stanje se naziva hiperinsulinemijom koja je u vezi sa insulinskom rezistencijom jer postoji nepravilan odgovor tkiva na povećane količine šećera u krvi (što je u vezi sa unetom hranom).
Povećana žeđ se javlja čak i nakon unošenja velike količine vode zbog povećane količine šečera u krvi.
Osobe sa dijabetesom često se osećaju umorno i iscrpljeno. To je zato što organizam ne može efikasno koristiti šećer kao osnovni izvor energije.
Sporije zarastanje rana je takođe u vezi sa povećanim nivoom šećera. Ovo je posebno problematično za osobe koje imaju manje rane ili ogrebotine koje se ne zarastaju uobičajenom brzinom, što može povećati rizik od infekcija na mestu rane i daljih komplikacija.
Važno je napomenuti da neke osobe mogu imati vrlo blage ili gotovo nikakve simptome u početku, što znači da mogu imati dijabetes ili stanje koje prethodni dijabetesu (hiperinsulinemija i insulinska rezistencija), a da toga nisu ni svesni. Zbog toga je važno redovno proveravati nivo šećera u krvi, posebno ako postoji rizik od razvoja dijabetesa (na primer, kod osoba koje imaju prekomernu telesnu težinu ili imaju istoriju bolesti u porodici). U praksi se često savetuje i OGT test kada postoji sumnja na dijabetes tip 2, odnosno test opterećenja glukozom sa insulinemijama kada se može dijagnostifikovati stanje. OGT test je vrlo važan jer ukoliko se nesklad između unete hrane i lučenja insulina potvrdi na vreme postoje načini da se razvoj dijabetesa prevenira/spreči ili uspori.

Hronične komplikacije dijabetesa tipa 2
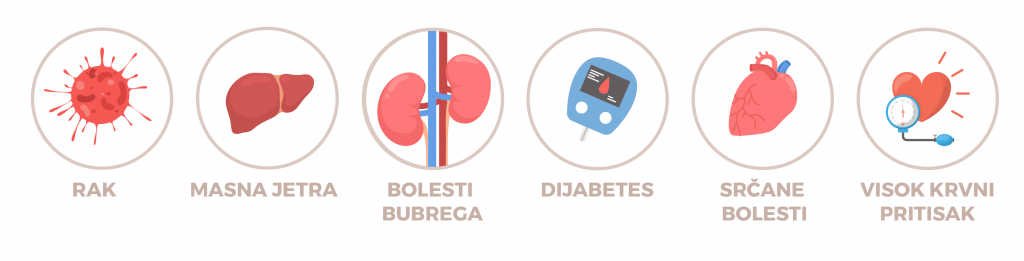
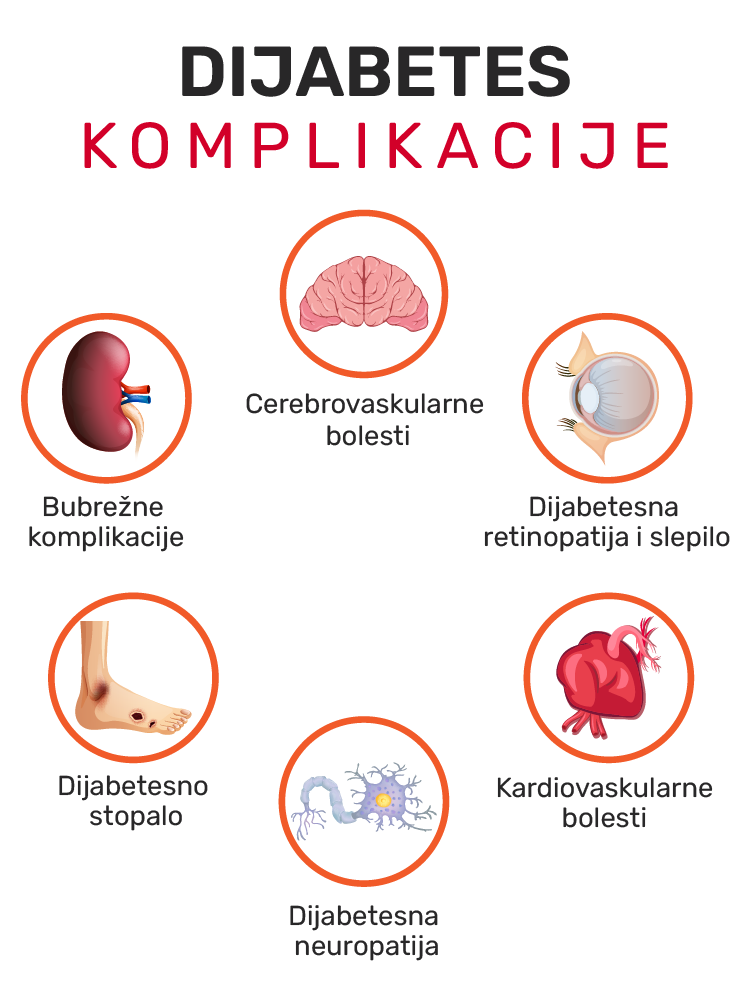
Dijabetes je hronična bolest koja ima progresivan tok. To znači da ukoliko se ne leči na ispravan način i ukoliko nije pod kontrolom vremenom dolazi do oštećenja raznih tkiva i organa. Neke od najčešćih hroničnih komplikacija su:
- Komplikacije na očima – dijabetesna retinopatija
- Bubrežne komplikacije – dijabetesna nefropatija
- Neurološke komplikacije – dijabetesna neuropatija
- Kardiovaskularne komplikacije – hipertenzija, ateroskleroza, infarkt
- Dijabetesno stopalo
Lečenje dijabetesa
Postoje različiti pristupi u lečenju dijabetesa koji se mogu prilagođavaju individualnoj potrebi svakog pacijenta. Redovne kontrole i poštovanje preporuka lekara i farmaceuta ključne su za uspeh lečenja.
Jedan od najvažnijih aspekata lečenja dijabetesa je promena životnog stila. To može uključivati promene u ishrani, fizičkoj aktivnosti i upravljanju stresom. Pravilna ishrana je ključna za kontrolu nivoa šećera u krvi, a uključuje izbegavanje brze hrane, slatkih napitaka i hrane sa visokim sadržajem šećera. Umesto toga, preporučuje se ishrana bogata svežim voćem, povrćem, integralnim žitaricama, mahunarkama, ribom i nemasnim mesom.
Redovna fizička aktivnost takođe je veoma bitna. Vežbanje pomaže u kontroli nivoa šećera u krvi, smanjuje rizik od srčanih bolesti i poboljšava opšte zdravlje. Preporučuje se najmanje 150 minuta umerene fizičke aktivnosti nedeljno.
Pored promena u ishrani i fizičke aktivnosti, lečenje dijabetesa može uključivati lekove koji pomažu u kontroli nivoa šećera u krvi. Za dijabetes tipa 1, dnevne injekcije insulina su neophodne. Za dijabetes tipa 2, lekovi kao što su metformin, derivati sulfoniluree i glitazoni mogu pomoći u kontroli nivoa šećera u krvi. U nekim slučajevima, pacijenti sa dijabetesom tipa 2 mogu zahtevati injekcije insulina.
Da su redovni pregledi kod lekara od izuzetne važnosti ukazuje i činjenica da lekar može prepoznati nove faktore rizika za komplikacije (povećani nivo holesterola, povećanje nivoa šećera i dr.) kao i znakove komplikacija dijabetesa kao što su problem sa bubrezima, oštećenje vida, neuropatija i drugi i dati adekvatne preporuke i lekove u skladu sa tim.

Prevencija dijabetesa
Zdrav život, pravilna ishrana, redovna fizička aktivnost i kontrola nivoa stresa ključni su za izbegavanje razvoja dijabetesa tipa 2. Međutim, važno je napomenuti da i stanja koja prethode dijabetesu tipa 2, insulinska rezistencija i hiperinsulinemija ne moraju uvek dovesti do razvoja dijabetesa. Promena stila života kao i unos suplemenata kao što je Inofolic mogu pomoći u prevenciji razvoja dijabetesa tipa 2. Inofolic je italijanski preparat koji se dugi niz godina koristi za tretman insulinske rezistencije i hiperinsulinemije i pokazuje odlične rezultate u regulaciji metabolizma šećera, smanjenju napada gladi i kontroli nivoa šećera i insulina u krvi. Preporuka je unositi Inofolic dva puta u toku dana tokom minimum 3-6 meseci kako bi se videli pozitivni efekti korišćenja preparata.
Dijabetes je bolest koja se može držati pod kontrolom, ali ukoliko postoji bilo koji rizik za razvoj dijabetesa tipa 2, promena stila života i prevencija su ključ uspeha.